¿Qué es la sarcopenia?
El músculo sufre un deterioro progresivo conforme envejecemos de una manera fisiológica. No obstante, el deterioro muscular fuera de los rangos de normalidad puede asociarse al desarrollo de discapacidad física, aumento de las morbilidades y deterioro de la calidad de vida, sobre todo en el paciente de edad avanzada. Este deterioro patológico se denomina sarcopenia.
La sarcopenia es una patología que se define como una pérdida de masa y función muscular. Esta entidad se ha considerado clásicamente un síndrome geriátrico dado que se encuentra asociada principalmente con el envejecimiento denominándose sarcopenia primaria [1]. No obstante, distintas patologías como la enfermedad aguda (ingreso en unidad de críticos, cirugías agresivas…) o patologías crónicas como la patología oncológica, la patología autoinmune o las patologías cardiopulmonares podrían desencadenarla, circunstancia en la que la denominaríamos sarcopenia secundaria.
La sarcopenia se encuentra asociada a un deterioro de la calidad de vida, y a un aumento de las complicaciones de las patologías crónicas. Todo ello, además, se asocia a un incremento en la mortalidad, especialmente, si estas personas tienen patologías previas.
Teniendo en cuenta la fisiopatología de la diabetes mellitus y sus comorbilidades asociadas, recientemente, se ha planteado la posible relación de esta patología con un deterioro acelerado en el músculo y un posible incremento del riesgo de sarcopenia en los pacientes que padecen diabetes mellitus (Figura 1).

¿Se puede considerar la sarcopenia una complicación de la diabetes?
En pacientes con diabetes mellitus se ha observado un incremento del riesgo de sarcopenia. De hecho, según un estudio de Qiao et al de 2021 se observó que la presencia de diabetes mellitus supuso un incremento de 1,55 veces el riesgo de desarrollar sarcopenia (1,95 veces en pacientes mayores de 60 años y 3,21 veces en menores de 60 años) [2]. De la misma manera, la presencia de sarcopenia en pacientes con diabetes mellitus se asoció a un incremento de la mortalidad según el estudio de Takahasi et al [3].
- Relación con el estado nutricional
El deterioro de la masa muscular clásicamente se ha relacionado con el deterioro del estado nutricional, y, de hecho, se considera un criterio diagnóstico de desnutrición según los criterios de la Global Leadership Initiative on Malnutrition (GLIM). En el paciente con diabetes mellitus, se ha observado un incremento de la tasa de desnutrición con un descenso de la masa muscular sobre todo en edades avanzadas y en pacientes hospitalizados como se describió en el estudio VIDA desarrollado en España, y existen distintos condicionantes que pueden conducir a esta situación dentro de la fisiopatología y el tratamiento de la diabetes mellitus [4].
No obstante, el desarrollo de sarcopenia no se encuentra únicamente limitado a la presencia de desnutrición, sino que pacientes normonutridos o pacientes con obesidad podrían desarrollar esta condición, e incluso potenciarla. De hecho, la obesidad sarcopénica es una entidad independiente de la sarcopenia en la que además de la alteración de la masa y la función muscular encontraríamos un aumento de la masa grasa.
El deterioro de la masa muscular en el paciente con diabetes mellitus se puede relacionar con factores relacionados con la fisiopatología de la propia enfermedad y por factores relacionadas con el tratamiento de dicha enfermedad [4].
- Complicación de la diabetes
La relación de la diabetes con el músculo es bidireccional. Por una parte, el músculo es un órgano básico en el funcionamiento metabólico corporal influyendo a nivel de la protección de la célula beta, la regulación del tejido adiposo y de las hormonas que produce y, por tanto, en la sensibilidad a la insulina a nivel hepático y a nivel general. Esto confiere al músculo un papel muy importante en la protección del desarrollo y evolución de la diabetes mellitus. En este contexto, se ha observado que la mejoría de la cantidad y calidad del músculo mediante el entrenamiento físico mejora los distintos parámetros de control glucémico y metabólico [5].
Por otra parte, el mal control metabólico en el paciente con diabetes puede relacionarse con un deterioro muscular más acelerado, encontrándose peores datos de masa muscular en pacientes con diabetes y peor control glucémico [6]. Este peor control glucémico, los factores de riesgo cardiovascular asociados (dislipemia, hipertensión…) y la inflamación crónica de bajo grado asociada se puede asociar a un empeoramiento del estado vascular de la persona con diabetes mellitus y una disminución del flujo sanguíneo y el trofismo muscular fisiológico.
Esto conlleva que el deterioro en la masa muscular es, a la vez, causa y consecuencia de un mal control de la situación metabólica en el paciente con diabetes.
LA SARCOPENIA SE ENCUENTRA ASOCIADA A UN DETERIORO DE LA CALIDAD DE VIDA, Y A UN AUMENTO DE LAS COMPLICACIONES DE LAS PATOLOGÍAS CRÓNICAS
- Yatrogenia
Tampoco podemos olvidar que distintos factores que conducen al desarrollo de la diabetes mellitus como la edad, los malos hábitos dietéticos o el sedentarismo se han relacionado con un deterioro en la calidad y cantidad del músculo y suponen un riesgo incrementado en el desarrollo de sarcopenia. No obstante, el tratamiento de esta situación, tanto higiénico-dietético, como farmacológico, si no se realiza de una manera adecuada puede conducir a un deterioro aumentado del músculo.
- Dieta y ejercicio
La dieta es uno de los pilares del tratamiento de la diabetes mellitus. Sin embargo, en ocasiones, se confunde el tratamiento dietético de la diabetes mellitus con la realización de dietas restrictivas independientemente del estado nutricional. Esto puede conducir a un desequilibrio en la dieta y déficit nutricionales que condicionan un mayor deterioro muscular. Estos errores pueden producirse a través de una mala interpretación de las recomendaciones dietéticas, o por una prescripción dietética inadecuada por parte del profesional sanitario.
Si no se tienen en cuenta el estado nutricional y los requerimientos energético-proteicos del paciente pueden prescribirse estas dietas restrictivas que limitan el consumo proteico y potencian el deterioro muscular en pacientes especialmente susceptibles (pacientes hospitalizados, pacientes con enfermedad crónica, pacientes de edad avanzada…).
Por otra parte, se puede incurrir en un planteamiento inadecuado del ejercicio físico, por una infraprescripción o una realización inadecuada del mismo (predominio del ejercicio aeróbico frente al ejercicio de fuerza, realización de ejercicio no adaptado al paciente…).

- Fármacos
La propia terapéutica farmacológica de la diabetes mellitus también puede tener un efecto sobre el músculo. La insulina tiene un efecto anabólico que, en el contexto de una dieta adecuada puede relacionarse con una mejoría del músculo. Sin embargo, el papel de los fármacos no insulínicos sobre el músculo no está tan claro. La mayor parte de las evidencias que tenemos a este nivel son en estudios básicos y sobre su efecto a nivel del receptor implicado en su farmacología. En este contexto, fármacos más clásicos como la metformina y las glitazonas podrían tener un efecto positivo sobre el músculo al mejorar la resistencia insulínica; mientras que las sulfonilureas podrían relacionarse con un deterioro de la degradación proteica y un deterioro muscular [7].
En cuanto a los fármacos más recientes: los fármacos incretínicos podrían tener un efecto positivo directo sobre el músculo, al igual que los inhibidores de SGLT-2, aunque estos últimos también podrían tener cierto efecto sobre la degradación proteica [7].
El efecto de los fármacos a nivel muscular vendrá muy ligado al planteamiento dietético realizado junto con ellos, sobre todo en aquellos fármacos que producen grandes pérdidas de peso, en los que sería adecuado el control de la pérdida muscular.
En este contexto, no nos podemos dejar llevar únicamente por la presencia de un índice de masa corporal alto, normal o bajo para la sospecha y el diagnóstico de la sarcopenia y debemos plantear distintas herramientas diagnósticas y terapéuticas para prevenir, detectar de manera precoz y tratar la sarcopenia en el paciente con diabetes mellitus.
EN PACIENTES CON DIABETES MELLITUS SE HA OBSERVADO UN INCREMENTO DEL RIESGO DE SARCOPENIA. DE HECHO, SEGÚN UN ESTUDIO DE QIAO ET AL DE 2021 SE OBSERVÓ QUE LA PRESENCIA DE DIABETES MELLITUS SUPUSO UN INCREMENTO DE 1,55 VECES EL RIESGO DE DESARROLLAR SARCOPENIA
¿Cómo detecto la sarcopenia?
La detección de la sarcopenia viene condicionada por la sospecha clínica de esta entidad. Para ello es necesario conocer las posibles comorbilidades que pueden asociarse a su desarrollo y, por otra parte, la sintomatología que puede hacernos sospecharla.
En primer lugar, existe más riesgo de sarcopenia en aquellos pacientes de edad avanzada, personas que hayan padecido una enfermedad aguda reciente, especialmente aquellos que han sido hospitalizados o que hayan estado en unidades de críticos, y en aquellos pacientes con enfermedades crónicas que puedan relacionarse con sarcopenia (patología oncológica, enfermedad pulmonar, enfermedad cardíaca…).
En el caso de la persona con diabetes mellitus aquellos con un peor control glucémico, mayor duración de la diabetes y mayor presencia de complicaciones tendrían un mayor riesgo de deterioro de la masa muscular y, por tanto, de sarcopenia. Es importante tener en cuenta en estos casos el uso de determinados fármacos que pueden condicionar una pérdida importante de peso no siempre controlada.
En cuanto a las características clínicas, si una persona con diabetes padece sensación de astenia o debilidad, dificultad en la movilidad o caídas frecuentes se debe pensar en la posibilidad de que padezca sarcopenia.
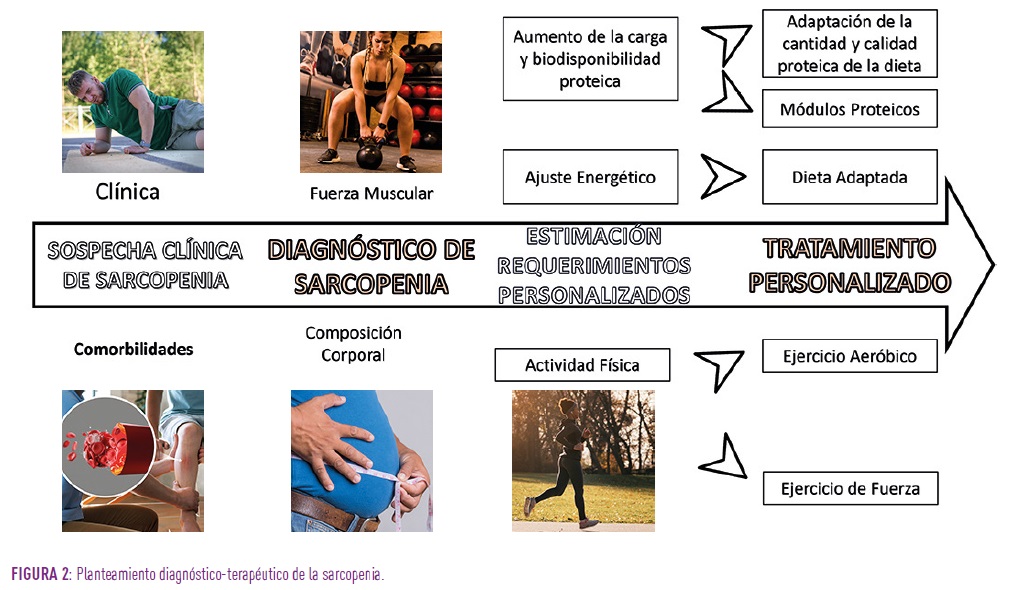
Una vez establecida la sospecha de sarcopenia es muy importante la realización de un diagnóstico adecuado para realizar el planteamiento terapéutico más personalizado. Este diagnóstico se realizará mediante la objetivación del deterioro de la fuerza muscular mediante herramientas como el “test de la silla” o la dinamometría de mano; y del deterioro de la masa muscular mediante pruebas de determinación de la masa muscular; estas pruebas pueden ser más sencillas como la determinación del perímetro de pantorrilla o pruebas más específicas que se pueden realizar en la consulta o a pie de cama como la bioimpedanciometría y la ecografía muscular, o pruebas de imagen “avanzadas” como la densitometría o la tomografía axial computarizada (TAC) [8].
EL MEJOR TRATAMIENTO DE LA SARCOPENIA ES EVITAR QUE SE PRODUZCA, POR LO QUE NUESTRO PRINCIPAL OBJETIVO SERÁ EVITAR SU DESARROLLO. EL PRIMER PASO PARA LA PREVENCIÓN SERÁ DETECTAR AQUELLOS PACIENTES EN RIESGO, TENIENDO EN CUENTA LOS FACTORES FAVORECEDORES
¿Cómo se puede actuar frente a la sarcopenia?
El mejor tratamiento de la sarcopenia es evitar que se produzca por lo que nuestro principal objetivo será evitar su desarrollo. El primer paso para la prevención será detectar aquellos pacientes en riesgo, teniendo en cuenta los factores favorecedores comentados con anterioridad.
En el caso de la persona con diabetes el primer paso será la consecución de un control glucémico adecuado, dado que se ha observado que aquellos con peor control glucémico tienen una peor masa muscular. Esto ayuda a controlar la pérdida de masa muscular, pero también, a evitar las complicaciones de la diabetes que pueden asociarse a este deterioro muscular.
Por otra parte, la educación adecuada en la dieta, adaptada a la situación nutricional del paciente es básica. Esto significa que se debe realizar una adecuada valoración nutricional; de esta manera no se puede tratar dietéticamente igual a aquellos pacientes en una situación de desnutrición, que aquellos con normonutrición u obesidad. En caso de pacientes con desnutrición y normonutrición se debe adaptar la dieta de una manera equilibrada sin restricciones o prohibiciones no justificadas en ninguno de los macronutrientes, evitando falsos mitos instaurados en la alimentación de la persona con diabetes. En el caso de personas con obesidad, sobre todo en aquellas con edad avanzada, es necesario ser cautos en la planificación de la dieta y priorizar la preservación muscular durante la restricción energética. Para ello, se debe huir de las dietas hipocalóricas muy estrictas, planteando una pérdida de peso de baja velocidad (0,5 kg/semana aproximadamente), con una dieta rica en proteínas (>1,2 g/kg/día), un alto consumo de lácteos (3-7 raciones/día) con una distribución equilibrada de las proteínas por cada comida (35-40 g/comida) [9]. El planteamiento dietético ideal se conseguiría realizando una adaptación de la dieta natural, no obstante, en caso de no alcanzar los requerimientos nutricionales con la dieta oral adaptada se podría plantear la utilización de suplementación artificial de proteínas y otros nutrientes, siempre bajo una prescripción facultativa.
No debemos olvidar que la dieta por sí sola no tiene un efecto suficiente sobre la prevención y el tratamiento de la sarcopenia; es necesario acompañar este planteamiento terapéutico con una prescripción adecuada de ejercicio equilibrada entre ejercicio aeróbico (caminar, natación, bicicleta…) y ejercicio de fuerza. Si planteamos un predominio del ejercicio aeróbico podríamos estimular la pérdida de peso, pero no conseguiríamos potenciar determinados grupos musculares y perderíamos algo del efecto beneficioso de la actividad física sobre la diabetes y la preservación muscular [10].
Por último, como hemos visto previamente el tratamiento farmacológico puede condicionar el riesgo de deterioro muscular del paciente. Por esta razón se debe extremar la precaución en el ajuste dietético y del ejercicio en función del tratamiento farmacológico de base. En pacientes en tratamiento con insulina se debe adaptar la dieta para evitar la hipoglucemia, pero, también, para evitar el aumento de la masa grasa respecto a la masa muscular; esto se consigue con un aporte adecuado en calidad y cantidad tanto de hidrato de carbono, como de grasa y proteína. En el caso de los pacientes en tratamiento con fármacos que induzcan pérdida de peso, se debe tener en cuenta que esa pérdida de peso, sobre todo si es muy intensa puede asociarse a una pérdida de masa muscular si se realiza una restricción dietética extrema. Por esta razón debemos educar a los pacientes en los tipos de alimentos, el contenido en macronutrientes y cuáles debemos hacer predominar, por ejemplo, si la ingesta dietética se encuentra muy disminuida por efecto de fármacos como el análogo de GLP-1 es importante explicar que debemos intentar priorizar la proteína, pero aquella que se encuentre en alimentos menos grasos, que se tolerarán peor (Figura 2).
¿Debemos tener en cuenta el músculo en la persona con diabetes mellitus?
Las personas con diabetes mellitus tienen un riesgo aumentado de deterioro muscular, sobre todo en caso de personas de edad avanzada, mayor duración de la diabetes y mayor tasa de complicaciones. Es necesario evaluar la posibilidad del desarrollo de sarcopenia en las personas con diabetes con mayor riesgo mediante un cribado adecuado y diagnóstico de los casos positivos mediante técnicas de valoración morfofuncional del estado nutricional. La prevención y el tratamiento de la sarcopenia se basa en una adecuada prescripción y educación en la dieta y el ejercicio, adaptada a la situación nutricional del paciente y al tratamiento farmacológico que recibe.
BIBLIOGRAFÍA:
- Cruz-Jentoft AJ, Bahat G, Bauer J, Boirie Y, Bruyère O, Cederholm T, et al. Sarcopenia: revised European consensus on definition and diagnosis. Age Ageing 2019;48:16–31. https://doi.org/10.1093/ageing/afy169.
- Qiao Y-S, Chai Y-H, Gong H-J, Zhuldyz Z, Stehouwer CDA, Zhou J-B, et al. The Association Between Diabetes Mellitus and Risk of Sarcopenia: Accumulated Evidences From Observational Studies. Front Endocrinol 2021;12:782391. https://doi.org/10.3389/fendo.2021.782391.
- Takahashi F, Hashimoto Y, Kaji A, Sakai R, Okamura T, Kitagawa N, et al. Sarcopenia Is Associated With a Risk of Mortality in People With Type 2 Diabetes Mellitus. Front Endocrinol 2021;12:783363. https://doi.org/10.3389/fendo.2021.783363.
- De Luis Román D, Garrachón Vallo F, Carretero Gómez J, López Gómez JJ, Tarazona Santabalbina FJ, Guzmán Rolo G, et al. Decreased muscle mass in type-2 diabetes. A hidden comorbidity to consider. Nutr Hosp 2023. https://doi.org/10.20960/nh.04468.
- Eckel J. Myokines in metabolic homeostasis and diabetes. Diabetologia 2019;62:1523–8. https://doi.org/10.1007/s00125-019-4927-9.
- Sugimoto K, Ikegami H, Takata Y, Katsuya T, Fukuda M, Akasaka H, et al. Glycemic Control and Insulin Improve Muscle Mass and Gait Speed in Type 2 Diabetes: The MUSCLES-DM Study. J Am Med Dir Assoc 2021;22:834-838.e1. https://doi.org/10.1016/j.jamda.2020.11.003.
- Massimino E, Izzo A, Riccardi G, Della Pepa G. The Impact of Glucose-Lowering Drugs on Sarcopenia in Type 2 Diabetes: Current Evidence and Underlying Mechanisms. Cells 2021;10:1958. https://doi.org/10.3390/cells10081958.
- De Luis Román D, Carretero Gómez J, García Almeida J, Garrachón Vallado F, Guzmán Rolo G, López Gómez J, et al. Diabetic sarcopenia. A proposed muscle screening protocol in people with diabetes. Endocr Metab Disord n.d.;En Prensa.
- Churchward-Venne TA, Murphy CH, Longland TM, Phillips SM. Role of protein and amino acids in promoting lean mass accretion with resistance exercise and attenuating lean mass loss during energy deficit in humans. Amino Acids 2013;45:231–40. https://doi.org/10.1007/s00726-013-1506-0.
- Gao S, Yu L, Yi G, Li T, Chen Z, Ding J. Exercise Intervention as a Therapy in Patients with Diabetes Mellitus and Sarcopenia: A Meta-Analysis. Diabetes Ther Res Treat Educ Diabetes Relat Disord 2022;13:1311–25. https://doi.org/10.1007/s13300-022-01275-3.







