La alimentación es una parte fundamental en el complicado equilibrio glucémico que se establece en la diabetes. De forma general, se indica que el control de la cantidad de hidratos de carbono es la base para regular el efecto sobre los niveles de glucemia después de las comidas (1). De este modo, a mayor cantidad de hidratos de carbono ingeridos, previsiblemente será mayor el efecto hiperglucemiante en las horas posteriores.
Sin embargo, son muchos más los factores que pueden influir sobre los niveles de glucemia que se obtienen tras cada una de las comidas (2). Por un lado, depende del alimento seleccionado, de sus características y composición nutricional. Por otro lado, es fundamental la forma de cocinarlos, es decir, de cómo se preparan, mezclan o tratan los alimentos que se ingieren. No se debe olvidar que también influyen otros factores, que no dependen del alimento ni de la forma de cocinarlos, como es el momento del día en que se toma cada alimento, los niveles de insulina que actúen en cada momento o la actividad física, entre otros muchos.
Desde el punto de vista de la alimentación son varias las modificaciones que se pueden introducir en el día a día para conseguir reducir la respuesta glucémica de aquellos alimentos que habitualmente dan lugar a rápidas elevaciones en los niveles de glucemia (denominados coloquialmente picos) después de las comidas (3):
Cantidad de hidratos de carbono
Los hidratos de carbono son el mayor responsable de la respuesta glucémica después de las comidas. De este modo, a mayor cantidad de hidratos de carbono en una comida, mayor sería la posible hiperglucemia posterior (1). En un estudio reciente se relacionó una mayor cantidad de hidratos de carbono en una comida con mayor variabilidad glucémica en las 3 horas posteriores (4) incluyendo también mayores aumentos de glucemia. Por tanto, una estrategia para reducir la respuesta glucémica a las comidas pasaría por reducir la carga glucémica, es decir, reducir la cantidad de hidratos de carbono sin modificar el tipo de alimentos a ingerir. Este tipo de modificación podría afectar a una o varias de las comidas diarias.
Sin embargo, a pesar de que las pautas de bajo contenido en hidratos de carbono han demostrado esta reducción en la respuesta glucémica en diabetes, todavía no hay unanimidad en la recomendación de este tipo de patrones alimentarios de forma general, especialmente aquellos de muy bajo contenido en hidratos de carbono, para todas las personas con diabetes (1, 5).
INCLUIR ALIMENTOS RICOS EN GRASAS O PROTEÍNAS ANTES DE LOS ALIMENTOS RICOS EN HIDRATOS DE CARBONO TAMBIÉN SERÍA UNA FORMA DE REDUCIR EL IMPACTO DE LOS ALIMENTOS SOBRE LOS NIVELES DE GLUCEMIA
Combinación de alimentos
Al añadir alimentos ricos en fibra, grasas, proteínas o condimentos como el vinagre, se consigue ralentizar la digestión, por lo que los alimentos ingeridos pasan a la sangre de forma algo más lenta (3). De ese modo, se consigue reducir el pico glucémico después de comidas ricas en hidratos de carbono de rápida absorción.
Una de las estrategias más estudiada es añadir fibra a los alimentos (5). Esto se suele conseguir sustituyendo alimentos farináceos refinados por alimentos integrales, en los que el contenido de fibra es mucho mayor. En este sentido, la adición de grasas o proteínas también puede ser una estrategia para reducir la respuesta glucémica, al aumentar el tiempo de vaciado gástrico y permitir que los hidratos de carbono ingeridos pasen a la sangre de forma más progresiva.
En los últimos años, el uso de vinagre como agente modificador de la respuesta glucémica ha ganado popularidad, incluso entre personas sin diabetes. Los estudios indican una cantidad de unos 20 ml, el equivalente a 2 cucharadas soperas, habitualmente en forma de vinagre de manzana (6). La razón por la que actúa el vinagre no ha quedado del todo establecida, pero se considera posible la acción del ácido acético sobre el tiempo de digestión y, con más dudas, la posibilidad de que inactive algunas de las enzimas digestivas que se encargan de la digestión del almidón.
De igual modo, la ingesta de alimentos fermentados como la kombucha (7) o alimentos ricos en ácidos orgánicos, habituales en aceite de oliva virgen o multitud de alimentos vegetales, también podrían reducir la respuesta glucémica a los alimentos.

Procesamiento de los alimentos
La modificación de la forma en que se cocinan o almacenan los alimentos puede influir en su respuesta glucémica. En este grupo de técnicas se incluyen algunas con menor impacto, como la selección de frutas menos maduradas y otras algo más decisivas como priorizar alimentos sólidos antes que líquidos.
En el caso de alimentos farináceos como, arroz, pasta, patata o legumbres, el menor tiempo de cocción de estos alimentos se asocia claramente a una menor respuesta glucémica. Incluso, algunos estudios han encontrado diferencias según la cantidad de líquido en la que se cocinan. En este caso, la cocción con poca cantidad de agua supondría una menor respuesta glucémica posterior.
Conviene recordar que la cocción es el primer paso en el proceso de digestión de estos alimentos, haciéndolos más fácilmente asimilables por el tubo digestivo humano. Por tanto, un alimento menos cocinado necesitará un mayor trabajo digestivo y, por tanto, pasará a la sangre de forma más lenta.
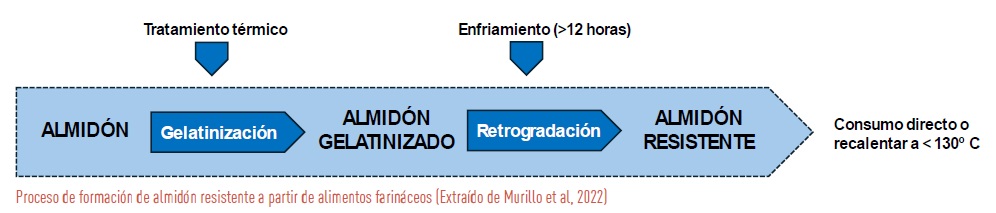
Capítulo aparte supone el almacenamiento de los alimentos farináceos. El enfriamiento prolongado (de unas 24 horas a menos de 6-7 grados) de esos alimentos farináceos dificulta su digestión posterior, proceso denominado retrogradación del almidón. En este proceso se crea almidón resistente a la digestión, que por tanto no será absorbido y dará lugar a que la respuesta glucémica se encuentra reducida.
Sin embargo, es necesario prestar atención a este proceso cuando se trata de personas con diabetes que utilizan insulina rápida en las comidas. El proceso de retrogradación no solamente supone una mayor lentitud en la digestión, sino que una parte del almidón de esos alimentos no se consigue digerir y, por tanto, no pasará a la sangre. En el estudio de Strozyk (8) se comprobó como en personas con diabetes tipo 1, la misma cantidad de arroz cocinado el día anterior y guardado en la nevera por 24 horas, produjo un menor pico de glucemia posterior a la ingesta, pero también un mayor número de hipoglucemias, debido a la dificultad para absorber parte de los hidratos de carbono del alimento.
Orden de las comidas
En el año 2014, Imai et al. (9) ya publicaron la reducción en la respuesta glucémica al tomar vegetales al inicio de la comida en personas con diabetes tipo 2. Las razones son varias; por un lado, los vegetales, ricos en fibra y bajos en hidratos de carbono, al mezclarse con otros alimentos aumentan el tiempo de digestión, por lo que la absorción de glucosa es más progresiva. Además, en personas con diabetes que utilizan insulina de acción rápida, permite disminuir el tiempo entre la inyección de insulina y el inicio de las ingestas. Posteriormente, se ha comprobado como este efecto no es exclusivo de los vegetales, sino que incluir alimentos ricos en grasas o proteínas antes de los alimentos ricos en hidratos de carbono también sería una forma de reducir el impacto de los alimentos sobre los niveles de glucemia.

Conclusión:
Existe una gran variedad de estrategias dietéticas para reducir el impacto de los alimentos sobre los niveles de glucemia. Algunas de estas estrategias son sencillas, y solo necesitan de pequeñas modificaciones en la forma de cocinar los alimentos o en establecer el orden en las comidas.
Sin embargo, es necesario insistir en que todas estas técnicas consiguen reducir el impacto de alimentos con hidratos de carbono de baja calidad, ricos en harinas refinadas o azúcares. Por tanto, el punto de partida debería ser mantener una alimentación saludable, rica en vegetales, farináceos integrales y proteínas y grasas saludables que, de por sí, tienen menos efectos sobre los niveles de glucemia después de las comidas.
Referencias
- Evert AB, Dennison M, Gardner CD, Timothy Garvey W, Karen Lau KH, MacLeod J, et al. Nutrition therapy for adults with diabetes or prediabetes: a consensus report. Diabetes Care. 2019; 42:731–54. doi: 10.2337/dci19-0014
- Papakonstantinou E, Oikonomou C, Nychas G, Dimitriadis GD. Effects of Diet, Lifestyle, Chrononutrition and Alternative Dietary Interventions on Postprandial Glycemia and Insulin Resistance. Nutrients. 2022;14(4):823.
- Murillo S, Mallol A, Adot A, Juárez F, Coll A, Gastaldo I, Roura E. Culinary strategies to manage glycemic response in people with type 2 diabetes: A narrative review. Front Nutr. 2022;9:102599
- Patton SR, Bergford S, Sherr JL, Gal RL, Calhoun P, Clements MA, Riddell MC, Martin CK. Postprandial Glucose Variability Following Typical Meals in Youth Living with Type 1 Diabetes. Nutrients. 2024;16(1):162.
- Diabetes and Nutrition Study Group (DNSG) of the European Association for the Study of Diabetes (EASD). Evidence-based European recommendations for the dietary management of diabetes. Diabetologia. 2023;66(6):965-985.
- Cheng LJ, Jiang Y, Wu VX, Wang W. A systematic review and meta-analysis: Vinegar consumption on glycaemic control in adults with type 2 diabetes mellitus. J Adv Nurs. 2020;76(2):459-474.
- Atkinson FS, Cohen M, Lau K, Brand-Miller JC. Glycemic index and insulin index after a standard carbohydrate meal consumed with live kombucha: A randomised, placebo-controlled, crossover trial. Front Nutr. 2023;10:1036717.
- Strozyk S, Rogowicz-Frontczak A, Pilacinski S, LeThanh-Blicharz J, Koperska A, Zozulinska-Ziolkiewicz D. Influence of resistant starch resulting from the cooling of rice on postprandial glycemia in type 1 diabetes. Nutr Diabetes. 2022;12(1):21.
- Imai S, Fukui M, Kajiyama S. Effect of eating vegetables before carbohydrates on glucose excursions in patients with type 2 diabetes. J Clin Biochem Nutr. 2014;54(1):7-11.







