La diabetes tipo 1 (DT1) es una de las enfermedades crónicas más frecuentes en la infancia. El inicio de la enfermedad en edades tempranas se asocia con un riesgo mayor de complicaciones en la edad adulta, por ello es fundamental mantener un control metabólico adecuado desde el debut para asegurar el correcto crecimiento y desarrollo del paciente y evitar o retrasar dichas complicaciones. El tratamiento consiste en la administración personalizada y flexible de insulina y la vigilancia estrecha de los niveles de glucemia en combinación con una alimentación saludable y actividad física regular. Esto condiciona que los pacientes y las familias adapten su rutina y dirijan todos sus esfuerzos a intentar conseguir un manejo adecuado del perfil glucémico, lo que supone una gran carga física y mental que puede deteriorar la calidad de vida familiar, en especial en los casos en los que el paciente se diagnostica en la edad preescolar.
Al desafío del cuidado de un paciente con DT1 en edad pediátrica se añade la dificultad propia de intentar mantener un control adecuado en los pacientes más pequeños, ya que estos presentan gran variabilidad glucémica. Frecuentemente sufren procesos infecciosos y febriles que pueden alterar el perfil glucémico. La alimentación puede ser errática y suele ser rica en hidratos de carbono de alto índice glucémico. La actividad física, en la mayoría de los casos, es imprevisible y su alta sensibilidad a la insulina, eventualmente, les expone a padecer episodios de hipoglucemia, que pueden ser graves por la falta de reconocimiento de los síntomas. Por otro lado, la total dependencia de un adulto responsable para el manejo de su enfermedad implica a distintos cuidadores además de sus padres.
Por todo ello, podríamos pensar que el control en los pacientes pequeños debería ser menos exigente. Sin embargo, los objetivos de control glucémico aconsejados por las guías internacionales son comunes para todos los rangos de edad. Además, y a pesar de las mejoras en los sistemas de administración de insulina y monitorización de glucosa, la mayoría de los pacientes con DT1 tratados con terapia convencional no cumple estos objetivos.
El desarrollo de herramientas que faciliten la toma de decisiones diarias con respecto a la administración de insulina y que permitan potenciar la autonomía del paciente es la base del tratamiento actual de la DT1.
En esta línea los sistemas híbridos de asa cerrada o sistemas de administración automatizada de insulina (AID, Automated Insulin Delivery), han demostrado ampliamente su seguridad y eficacia en el tratamiento de la DT1 tanto en adultos como en la edad pediátrica. Ofrecen mejoras significativas del tiempo en rango, estrategias de protección contra las excursiones glucémicas y la hipoglucemia nocturna y reducen la carga de la enfermedad, mejorando la calidad de vida de pacientes y cuidadores. Por ello, las guías internaciones y los consensos de expertos recomiendan ofrecer esta modalidad de tratamiento, cuando se encuentre disponible, a todos los pacientes con DT1.
Situación actual de los sistemas de asa cerrada en pediatría
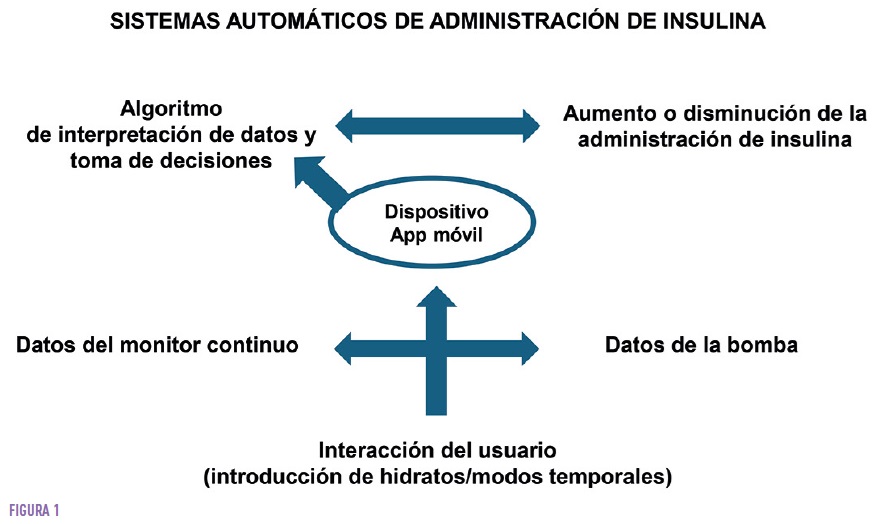
Los sistemas de asa cerrada modulan la administración de insulina en respuesta a los datos de la monitorización continua de glucosa en tiempo real y según objetivos prefijados.
Estos sistemas constan de tres componentes: un infusor subcutáneo de insulina, un monitor continuo de glucosa intersticial y un algoritmo matemático de control alojado en el infusor o en una aplicación móvil que los coordina, con posibilidad, en algunos casos, de adaptación sobre la base de un autoaprendizaje de los patrones glucémicos y las necesidades de insulina del paciente. (Figura 1).
Los sistemas automáticos de administración de insulina constituyen un paso más en el camino hacia el “páncreas artificial”, con una tecnología que permite la prevención de hipoglucemias y con capacidad de tratamiento autónomo de la hiperglucemia con aumentos de la infusión basal y/o microbolos correctores. Se denominan híbridos porque se necesita la intervención del paciente para introducir los hidratos de carbono previos a la ingesta, activar las diferentes funciones de protección contra las excursiones glucémicas y anunciar el ejercicio físico programado.
Los primeros sistemas comercializados tienen indicación en pacientes a partir de los 6-7 años, dejando una necesidad por cubrir en niños más pequeños. A medida que se han demostrado los beneficios de la terapia se han desarrollado algoritmos de control adaptados para niños de edades a partir de 1-2 años, y los sistemas iniciales han sido valorados en pacientes en edad preescolar (2-6 años) con resultados similares a la población mayor pero aún sin cambios en su licencia de prescripción.

Características de los sistemas de asa cerrada disponibles en Pediatría y su utilidad en menores de 6 años
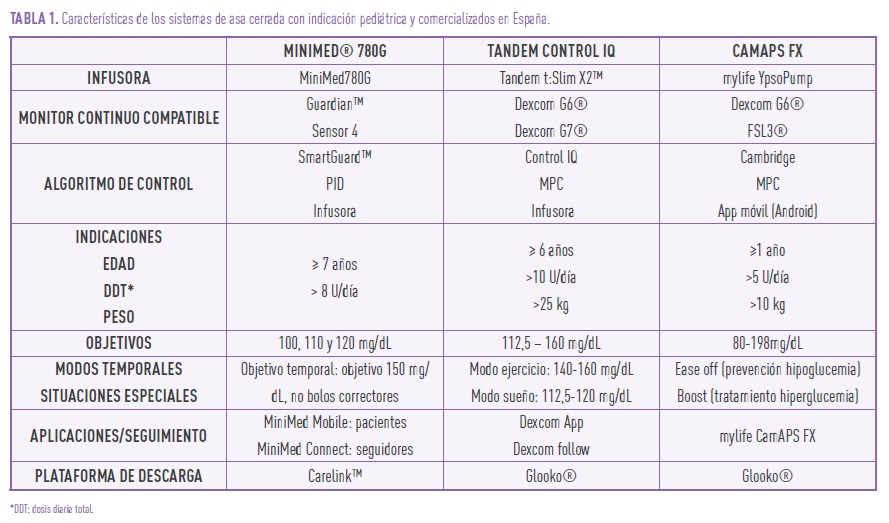
Actualmente están comercializados a nivel mundial 4 sistemas de administración automatizada de insulina con aprobación para pacientes pediátricos con DT1, con una base de funcionamiento común, pero cada uno con características y funciones propias que pueden adaptarse a los diferentes perfiles de paciente.
Sistema MiniMed® 780G (Medtronic, Northridge, CA). Disponible en Europa como sistema híbrido avanzado de asa cerrada para uso en pacientes con DT1 mayores de 7 años. Constituye la evolución del sistema previo MiniMed® 670G (primer sistema automatizado comercializado para pacientes pediátricos) con regulación de la infusión basal en base a un objetivo fijo. La evolución de la tecnología SmartGuard® en el sistema 780G (algoritmo de control proporcional-integral-derivativo, PID), calcula la administración automática de la insulina basal con relación a las lecturas del sensor y además administra bolos autocorrectores para prevenir hiperglucemias. El algoritmo adapta su respuesta en función del autoaprendizaje de los perfiles y necesidades de insulina de los 6 días previos.
Los resultados publicados demuestran la mejoría del control metabólico desde los primeros meses de uso del sistema. Los resultados en estudios en vida real concluyen que se trata un sistema seguro, eficaz y con beneficios mantenidos a largo plazo.
La experiencia en pacientes menores de 7 años con el sistema MiniMed® 780G está limitada a estudios en grupos pequeños en vida real. Su uso en práctica clínica deriva de los resultados y experiencia en pacientes mayores y de publicaciones en población pediátrica (2-6 años) del sistema MiniMed® 670G (Forlenza et al, 2021) con resultados significativos en la reducción de HbA1c, mejoría del tiempo en rango y tiempo en hipoglucemia e hiperglucemia en relación con sistema de asa abierta. A pesar de los resultados ambos sistemas continúan sin indicación en ficha técnica en menores de 7 años.
La experiencia en nuestro centro consiste en un grupo de 11 pacientes, en los que se inició, previo consentimiento, el tratamiento con el sistema automático MiniMed® 780G en edad preescolar (3-6 años). Los resultados tras 6 meses de uso, comparados con la terapia previa de múltiples dosis de insulina o sistemas no integrados, muestran una reducción de la HbA1c% (7,15 vs 6,91) con mejoría del tiempo en rango objetivo 70-180 mg/dl (62,2% vs 70,9%) y del tiempo >180 mg/dl sin aumento del tiempo de hipoglucemia y con un coeficiente de variación óptimo.
Sistema Tandem Control IQ (Tandem Diabetes Care, San Diego, CA). El sistema Tandem t:Slim X2™ con tecnología Control-IQ tiene indicación en pacientes a partir de los 6 años y fue el primero aprobado con bolos de corrección automática. Su algoritmo de control se basa en modelo MPC (Model Predictive Control) como método predictivo de las variaciones glucémicas, sin sistema de aprendizaje. Precisa la programación de patrones basales del paciente sobre los cuales se modifica la administración de insulina en base al perfil glucémico. Este sistema está aprobado para su uso en Europa y Estados Unidos.
El uso del sistema induce una mejoría significativa de parámetros de control glucémico e incremento de tiempo en rango objetivo en pacientes >6 años. Existen además publicaciones sobre grupos pequeños de pacientes (2-5 años) en tratamiento con este sistema integrado, de manera controlada y en cortos periodos de tiempo, en las que se refleja la seguridad y eficacia del sistema en este grupo de edad. Como el sistema anterior, su limitación es la falta de licencia para su prescripción en preescolares.

Sistema CamAPS FX (CamDiab, Cambridge, UK). Aprobado para su uso en Europa y recientemente en España. Se trata de un sistema con algoritmo MPC con capacidad de aprendizaje, indicado para pacientes a partir del año de edad. El algoritmo de control se aloja en una aplicación móvil (Android) compatible con la infusora y el monitor continuo, de manera que el manejo y la administración de bolos puede hacerse de manera remota a través de la aplicación sin necesidad de manipular la bomba de insulina.
Existe evidencia publicada de sus beneficios y seguridad en pacientes muy pequeños. En el año 2022 se publican resultados del estudio preliminar KidsAP02 que evalúa el sistema CamAPS en 74 pacientes entre 1-7 años en comparación con sistemas de parada en predicción de hipoglucemia. Los resultados revelan mejora significativa en el tiempo en rango objetivo sin aumento del tiempo en hipoglucemia.
Se presenta entonces como una opción terapéutica eficaz, segura y disponible para los pacientes preescolares, a los que previamente no podía ofrecerse un sistema automático con un algoritmo adecuado a las peculiaridades de su edad como indican las recomendaciones internacionales.
En nuestra unidad contamos con una experiencia de uso del sistema de más de 12 meses en 10 pacientes con edades comprendidas entre 13 meses y 5 años. En todos los pacientes existe una mejora del tiempo en rango, en algunos de ellos de hasta +20%, sin aumento del tiempo en hipoglucemia y con satisfacción de las familias y mejora subjetiva de la calidad de vida en padres y cuidadores, comparado con el tratamiento previo de múltiples dosis de insulina o sistemas de asa abierta.
Sistema Omnipod® 5 (Insulet, Acton, MA, USA). Basado en un algoritmo MPC, actualmente es el único sistema automatizado de administración de insulina sin catéter (comúnmente denominado “bomba parche”) y, como el sistema anterior, tiene la posibilidad de control inalámbrico a través de una aplicación móvil.
En el año 2022 se publicaron datos de 80 pacientes de entre 2 y 6 años que exponen resultados similares a los sistemas anteriores, con mejoría del tiempo en rango objetivo y datos de seguridad. Recientemente se han publicado resultados de la fase de extensión del estudio inicial en los que se revela la mejoría mantenida tras 24 meses de uso del sistema.
Este sistema tiene actualmente licencia de prescripción en Estados Unidos y sin disponibilidad en España.
Los sistemas con indicación pediátrica comercializados en España se exponen en la tabla 1.
Otros sistemas presentes y futuros
Sistemas Do-It-Yourself (DIY). En respuesta a lo que se percibió como un lento progreso comercial de los sistemas de asa cerrada, una comunidad de pacientes con DT1 y sus familias comenzaron a trabajar en una línea de tratamiento “casero” de código abierto, utilizando los dispositivos disponibles y liberándolos para su uso. A pesar de que el uso de estos sistemas está extendido y se intuye su seguridad y eficacia, no tienen regulación, aprobación ni supervisión y no han sido evaluados clínicamente en ningún rango de edad. Los usuarios deben tener los conocimientos y habilidades para construir y mantener los sistemas y tienen la responsabilidad de los problemas que genere su uso; a pesar de ello, las guías internacionales aconsejan a los profesionales sanitarios asistir a los pacientes en su manejo.
Sistema Diabeloop Generation 1. Este sistema utiliza un algoritmo MPC conocido como DBLG1 a través de un dispositivo móvil. Actualmente con licencia en algunos países de Europa y para pacientes mayores de 18 años. El sistema tiene posibilidad de usarse acoplado a una bomba parche y se programa a partir de la dosis total diaria y el peso del paciente. Tiene perfiles personalizables como el umbral de hipoglucemia y se está desarrollando una versión para el tratamiento de la diabetes con alto grado de inestabilidad.
Los resultados publicados de su uso en un grupo de pacientes pediátricos (17 pacientes de entre 6 a 12 años) en comparación con sistema no integrado muestran aumento del tiempo en rango objetivo y reducción del tiempo en hipoglucemia.
Sistema Beta Bionics insulin-only iLet. Se basa en un algoritmo MPC que únicamente precisa introducir el peso del paciente para iniciar su funcionamiento. Se han publicado estudios pivotales con buenos resultados, pero ninguno en menores de 6 años.
Sistema de asa cerrada completa. Mientras que los sistemas híbridos desarrollados demuestran su eficacia en la mejoría del tiempo en rango objetivo, aún existen algunas situaciones y actuaciones que degradan la calidad de vida del paciente como el contaje de hidratos de carbono y el riesgo de hipoglucemia. La evolución de la tecnología pretende la llegada de sistemas que asuman la ingesta diaria sin necesidad de anunciar las comidas y dispositivos bihormonales (insulina-glucagón) para el tratamiento mejorado de los episodios de hipoglucemia.
CONCLUSIONES
Los avances tecnológicos en el tratamiento de la DT1 han mejorado de manera evidente los resultados de control metabólico y calidad de vida en la población pediátrica y sus familias. Estas terapias deberían estar disponibles para todos los rangos de edad, con dispositivos y algoritmos ajustados a sus características. Los beneficios de los sistemas híbridos de asa cerrada han sido comprobados en los niños más pequeños. Además, el desarrollo de las nuevas tecnologías debe ir en busca de dispositivos más pequeños, sin cables y con posibilidad de uso y administración de bolos o activación de funciones de manera remota, para disminuir la interacción de la familia con el sistema y no limitar la actividad y vida diaria del niño.
Ante la creciente oferta de sistemas integrados en el mercado, los profesionales sanitarios tenemos que estar actualizados y entrenados en su manejo y seguimiento, y debemos apoyar un acceso equitativo y personalizado de la tecnología para todos nuestros pacientes.
BIBLIOGRAFÍA
- American Diabetes Association Professional Practice Committee. 7. Diabetes technology: Standards of Care in Diabetes—2024. Diabetes Care 2024;47(Suppl. 1):S126–S144
- Sundberg F, deBeaufort C, Krogvold L, Patton S, Piloya T, Smart C, et al. ISPAD Clinical Practice Consensus Guidelines 2022: Managing diabetes in preschoolers. Pediatric Diabetes. 2022 Dec;23(8):1496-511.
- Sherr JL, Schoelwer M, Dos Santos TJ, Reddy L, Biester T, Galderisi A, et al. ISPAD Clinical Practice Consensus Guidelines 2022 Dec: Diabetes technologies: Insulin delivery. Pediatric Diabetes. 2022;23(8):1406-31.
- Grupo de tecnologías aplicadas a la diabetes. Sociedad Española de Diabetes. Sistemas de Asa Cerrada. Guía de uso. Primera edición. 2021.
- Julia Ware, J, Hovorka. Recent advances in closed-loop insulin delivery. Metabolism. 2022 February ; 127: 154953. doi:10.1016/j.metabol.2021.154953. Leiva Gea, I. Nuevas terapias en Endocrinología Pediátrica. Sistemas integrados. Rev Esp Endocrinol Pediatr 2024; Volumen 15 (Suppl 2) 10.3266/RevEspEndocrinolPediatr.pre2024.Apr.898
- Peacock S, Frizelle, I, Hussain S. A Systematic Review of Commercial Hybrid ClosedLoop Automated Insulin Delivery Systems. Diabetes Ther (2023) 14:839–855 https://doi.org/10.1007/s13300-023-01394-5
- Fuchs J and Hovorka R (2021) Benefits and Challenges of Current Closed-Loop Technologies in Children and Young People With Type 1 Diabetes. Front. Pediatr. 9:679484. doi: 10.3389/fped.2021.679484
- American Diabetes Association Professional Practice Committee. 14. Children and adolescents: Standards of Care in Diabetes—2024. Diabetes Care 2024;47(Suppl. 1):S258–S281
- Beato-Víbora PI, Gallego-Gamero F, Ambrojo-López A, Gil-Poch E, Martín-Romo I, Arroyo-Díez FJ. Rapid Improvement in time in range after the implementation of an advanced hybrid closed-loop system in adolescents and adults with type 1 diabetes. Diabetes Technol Ther 2021; 23: 609-15
- De Bock M, Codner E, Craig ME, Huynh T, Maahs DM, Mahmud FH, et al. ISPAD Clinical Practice Consensus Guidelines 2022: glycemic targets and glucose monitoring for children, adolescents, and young people with diabetes. Pediatr Diabetes 2022; 23: 1270-6