Abordaje integral de la diabetes tipo 2
La diabetes tipo 2 (DM2) es una patología compleja que causa diversas alteraciones metabólicas. Suele asociarse con sobrepeso u obesidad, responsable del desarrollo de resistencia a la insulina. Además, se han descrito otras alteraciones como anomalía del funcionamiento del sistema incretina, alteración reabsorción tubular de glucosa y liberación de citoquinas inflamatorias procedentes del tejido adiposo, entre otras. El avance de la investigación y conocimiento de estas vías, ha permitido el desarrollo de alternativas farmacológicas.
La base del tratamiento de la DM2 debe ser la alimentación saludable, la actividad física regular y la abstinencia de tabaco, acompañado siempre de educación diabetológica (ED). Desde el punto de vista del tratamiento farmacológico, en los últimos 10 años ha habido una auténtica revolución para el tratamiento de la DM2 ya que hemos asistido a la introducción de nuevas familias terapéuticas y mejora de las insulinas disponibles.
El tratamiento de la DM2 va más allá del mero control de la glucemia. Se apuesta por un abordaje integral, adaptado a las características de la persona con DM2 y, multifactorial. Dos aspectos importantes a considerar en el tratamiento farmacológico son la pérdida ponderal y evitar las hipoglucemias. Además, en pacientes con alto riesgo cardiovascular o bien que ya padezcan enfermedad cardiovascular o renal, debe priorizarse el uso de terapias que hayan demostrado beneficio en estos aspectos.
Agonistas del receptor del péptido similar al glucagón tipo 1: eficacia y seguridad.
Los agonistas del receptor del péptido similar al glucagón tipo 1 (arGLP-1) son fármacos, en general, de administración subcutánea que contribuyen a la consecución de los objetivos antes enumerados. Actúan en el sistema incretínico, potenciando la secreción de insulina por parte de la célula β y disminuyendo la secreción de glucagón. Por otro lado, retrasan el vaciamiento gástrico junto con el efecto anorexígeno (pérdida de apetito) a nivel del sistema nervioso central. Ello posibilita el control de los niveles de glucemia con pérdida de peso asociada. Además, estas moléculas han demostrado beneficio cardiovascular y renal.
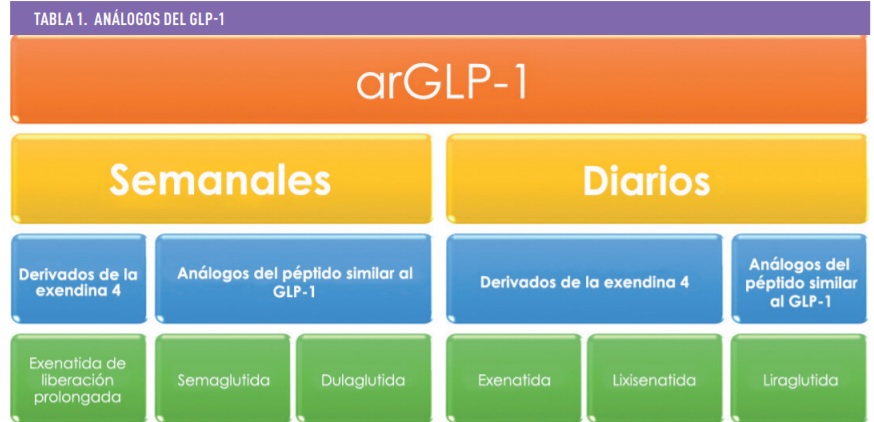
Los arGLP-1 pueden clasificarse según su estructura química. Tenemos dos grupos: los derivados de la exendina-4 (lixisenatida, exenatida y exenatida de liberación prolongada) y los análogos del péptido similar al glucagón tipo 1 (liraglutida, dulaglutida y semaglutida). Ver tabla 1.
Actualmente, por su eficacia, seguridad, pauta sencilla semanal y su dispositivo fácil de usar, los arGLP-1 más empleados en nuestro país son dulaglutida y semaglutida. La dosis habitual de dulaglutida es 0,75 mg o 1,5 mg/ semana y de semaglutida 0,25 mg, 0,5 mg o 1 mg/semana.
Los inhibidores de la dipeptidil-dipeptidasa 4, iDPP4, al actuar inhibiendo a esta enzima, que es la principal que degrada el GLP-1 endógeno, no deben combinarse con los arGLP-1, ya que funcionan por la misma vía, no se potencia su efecto y sí que puede aumentar los efectos secundarios.
Control glucémico de los arGLP-1
Globalmente, los arGLP-1 descienden la HbA1c de media entre 0,4 y 2%, aunque la magnitud de esta reducción es tanto mayor cuanto mayor sea la HbA1c de partida. En vida real estos descensos son superiores. Han demostrado ser superiores para controlar la glucemia al resto de antidiabéticos e incluso frente a la insulina basal, con menor riesgo de hipoglucemias. Actualmente, los ensayos clínicos han demostrado que semaglutida es el ar-GLP1 más potente para reducir HbA1c, seguido de dulaglutida y en tercer lugar liraglutida.
Eficacia de los arGLP-1 para reducir peso
La obesidad y el sobrepeso son problemas relevantes para las personas con DM2, ya que afectan al 80% de esta población. En ensayos clínicos, la pérdida ponderal es de 1,5 a 6 kg, si bien en vida real estos resultados son más variables, oscilando entre 1,5 kg y hasta 25 kg. Junto con un estilo de vida saludable y buena adherencia a la terapia, la pérdida de peso suele mantenerse en el tiempo. Actualmente, los ensayos clínicos han demostrado que semaglutida 1 mg es el ar-GLP1 más potente para reducir peso, seguido de dulaglutida y liraglutida.
Factores de riesgo cardiovascular
Se ha descrito un ligero descenso de las cifras de presión arterial con estos fármacos y disminución de los niveles de colesterol LDL y de triglicéridos.
Protección cardiovascular y renal
Semaglutida, dulaglutida y liraglutida han demostrado beneficios a nivel cardiovascular y renal. Si bien existen diferencias entre los trabajos según cada molécula, globalmente han demostrado reducir la mortalidad cardiovascular y la reducción de los accidentes cerebrovasculares, tanto en pacientes con factores de riesgo cardiovascular como en pacientes con enfermedad cardiovascular establecida. El resto de arGLP-1 han demostrado ser seguros. A nivel renal, semaglutida, dulaglutida y liraglutida protegen el riñón, ya que disminuyen la progresión de la albuminuria, marcador de daño renal.
Perfil de seguridad
Los efectos adversos más frecuentes con los ar-GLP1 son los gastrointestinales: náuseas, vómitos y diarrea. Su intensidad suele ser leve-moderada y aparecen en las primeras semanas del tratamiento. Son autolimitados en la mayoría de los casos. Si se combinan con dieta baja en grasas, poco copiosas y con mayor ingesta de agua, estos efectos pueden minimizarse.
Dado su mecanismo de acción, el riesgo de hipoglucemia es bajo. Este riesgo puede aumentarse si se combinan con fármacos asociados a mayor riesgo de hipoglucemias como sulfonilureas e insulina o si se toma alcohol. En estos casos, se reduce la dosis de sulfonilurea o insulina, especialmente si la HbA1c es inferior al 8% para evitar hipoglucemias.
Los ar-GLP1 pueden emplearse en casos de insuficiencia renal, con ajuste de dosis según el filtrado glomerular (FG). Semaglutida, dulaglutida y liraglutida pueden usarse con FG de hasta 15 mL/min. No precisan en estos casos ajuste de dosis, no se altera su eficacia y no hay incremento de efectos adversos. Pueden pautarse con insuficiencia hepática leve-moderada. Existen datos de sus beneficios en el tratamiento del hígado graso no alcohólico, entidad que coexiste de forma frecuente en la DM2.
Agonistas del receptor del péptido similar al glucagón tipo 1: posicionamiento en el tratamiento de la DM2
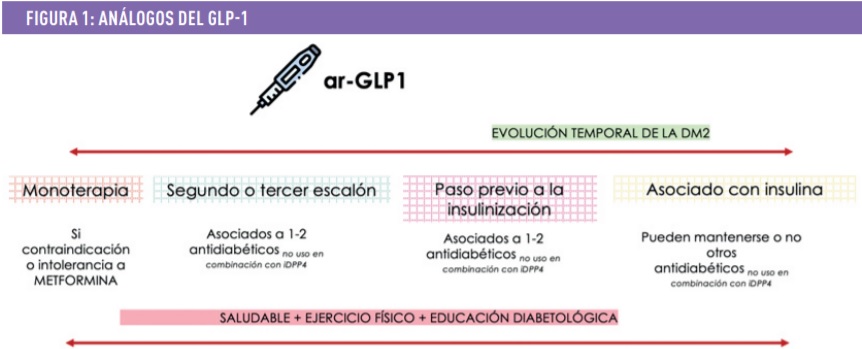
Los ar-GLP1 pueden emplearse en todas las fases de la DM2, desde la monoterapia en caso de intolerancia o contraindicación a metformina, combinados con otros antidiabéticos diferentes de iDPP4 o con insulina basal. Son la primera terapia inyectable de elección dado su perfil de eficacia y seguridad. En pacientes insulinizados son una alternativa para optimizar el tratamiento en lugar de añadir insulina rápida. Siempre deben acompañarse de dieta saludable y actividad física regular sin olvidar la ED. La financiación en España está limitada a personas con DM2 e índice de masa corporal 30 kg/m2 que no alcancen sus objetivos de control glucémico. Figura 1.
Agonistas del receptor del péptido similar al glucagón tipo 1: DM1 y futuro de estas terapias.
Se han descrito efectos beneficiosos para la pérdida ponderal de liraglutida en personas con DM1 y con otros ar-GLP1 en ensayos clínicos, con mejoría escasa del control glucémico. Actualmente su uso no está aprobado en España para personas con DM1.
Los ar-GLP1 son un grupo en plena expansión por sus efectos sobre la HbA1c y el peso, beneficios cardiorrenales y bajo riesgo de hipoglucemia. Actualmente, están en desarrollo otras moléculas, como efpeglenatide e inhibidores duales GIP y GLP1 como tirzepatide. También en breve dispondremos de arGLP1 a dosis más altas que los arGLP-1 actuales y del primer arGLP1 administrado por vía oral, semaglutida oral.
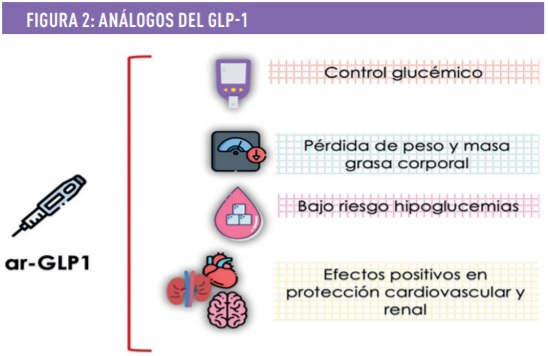
Mensajes clave Figura 2
- Los arGLP1 mejoran el control glucémico y se asocian con pérdida ponderal en DM2.
- Se asocian con bajo riesgo de hipoglucemias y, en general, son bien tolerados.
- Liraglutida, semaglutida y dulaglutida han demostrado beneficios cardiovascular y renal.
- Pueden asociarse al tratamiento en cualquier fase de evolución de la DM2.
Referencias
- American Diabetes Association. 9. Pharmacologic Approaches to Glycemic Treatment: Standards of Medical Care in Diabetes-2021. Diabetes Care. 2021 Jan;44(Suppl 1):S111-S124. doi: 10.2337/dc21-S009. PMID: 33298420.
- Reyes-García R, Moreno-Pérez Ó, Tejera-Pérez C, Fernández-García D, Bellido-Castañeda V, de la Torre Casares ML, et al; en representación del Grupo de trabajo de Diabetes-SEEN. Document on a comprehensive approach to type 2 diabetes mellitus. Endocrinol Diabetes Nutr (Engl Ed). 2019 Aug-Sep;66(7):443-458. English, Spanish. doi: 10.1016/j.endinu.2018.10.010. Epub 2019 Feb 28. PMID: 30827909.
- Wen S, Nguyen T, Gong M, Yuan X, Wang C, Jin J, Zhou L. An Overview of Similarities and Differences in Metabolic Actions and Effects of Central Nervous System Between Glucagon-Like Peptide-1 Receptor Agonists (GLP-1RAs) and Sodium Glucose Co-Transporter-2 Inhibitors (SGLT-2is). Diabetes Metab Syndr Obes. 2021 Jun 29;14:2955-2972. doi: 10.2147/DMSO.S312527. PMID: 34234493; PMCID: PMC8254548.
- Bellido V. Experiencia clínica en endocrinología con agonistas del receptor del péptido similar al glucagón tipo 1. Diabetes Práctica 2020;11(Supl Extr 1):1-48. doi: 10.26322/2013.7923.1505400536.03.
- Brown E, Heerspink HJL, Cuthbertson DJ, Wilding JPH. SGLT2 inhibitors and GLP-1 receptor agonists: established and emerging indications. Lancet. 2021 Jul 17;398(10296):262-276. doi: 10.1016/S0140-6736(21)00536-5. Epub 2021 Jun 30. PMID: 34216571.
- Gentilella R, Pechtner V, Corcos A, Consoli A. Glucagon-like peptide-1 receptor agonists in type 2 diabetes treatment: are they all the same? Diabetes Metab Res Rev. 2019 Jan;35(1):e3070. doi: 10.1002/dmrr.3070. Epub 2018 Oct 4. PMID: 30156747.
- Palmer SC, Tendal B, Mustafa RA, Vandvik PO, Li S, Hao Q, et al.Sodium-glucose cotransporter protein-2 (SGLT-2) inhibitors and glucagon-like peptide-1 (GLP-1) receptor agonists for type 2 diabetes: systematic review and network meta-analysis of randomized controlled trials. BMJ. 2021 Jan 13;372:m4573. doi: 10.1136/bmj.m4573. PMID: 33441402; PMCID: PMC7804890.